急性胰臟炎是胰臟酵素,尤其是胰蛋白酵素(trypsin)在胰臟內先自行活化了,造成胰臟本身或是胰臟周圍組織的發炎。其病程嚴重程度通常不一且大都為和緩,然而郤有近百分之二十%的急性胰臟炎病人是以較為嚴重的形式來表現,而且其中有將近百分之五%的死亡率。本文摘要介急性胰臟炎的病因與其相關併發症治療之探討。
急性胰臟炎發生率的因地而異。英格蘭、丹麥及美國的報告介於每 4.8/100,000 人到每 38/100,000 皆有。也因為大多數的胰臟炎是輕微的而沒被列入統計中,導致統計數目過低。在台灣地區,近二十年來由於酒精消耗量大增,急性酒精胰臟炎發生率的大為增加,被認為是酗酒人口的增加有關。另外也有可能是在這段時間內,因為診斷技術的進步而使診斷率提高。急性胰臟炎的發生並沒有季節性的差別。通常男性的發生率,較女性為高,而一般的發生年齡約為 40-60歲。男性酒精性胰臟炎較女性為多,而膽石性胰臟炎則約略相等。
胰臟炎的病因有很多(見下列表),最重要的原因是喝酒和膽結石,占了75%-80%的病人。比較少見的原因有腹部外傷、高血鈣、高三酸甘油酯和一些藥物。逆行性膽管攝影(Endoscopic retrogradecholangiopancreatography, ERCP) 5-10%施作後會發生胰臟炎。不同地區的幾項主要病因各別所佔的百分比不同,但排名順序大致相似。 根據台灣地區數家醫學中心統計,急性胰臟炎發生原因以酒精最多約佔35.8%,其次為膽石症約佔34.1%,再其次為高三酸甘油脂症約佔11.8%。
Alcohol
Biliary tract disease
Hyperlipidemia
Hereditary
Hypercalcemia
Trauma
External
urgical
ERCP
Ischemia
Hypovolemia
Atheroembolic
Vasculitis
Pancreatic duct obstruction
Neoplasms
Pancreatic divism
Ampullary and duodenal lesion
Infections
Venom
Drugs
Idiopathic
急性胰臟炎的診斷需符合下列三項條件之二
1)其腹痛的形態需符合典型的胰臟炎疼痛。
2)amylase或是lipase有三倍以上的上升。
3) 電腦斷層或是核磁共振有典型的胰臟炎的變化。
而急性胰臟炎又可根據其型態而分成:
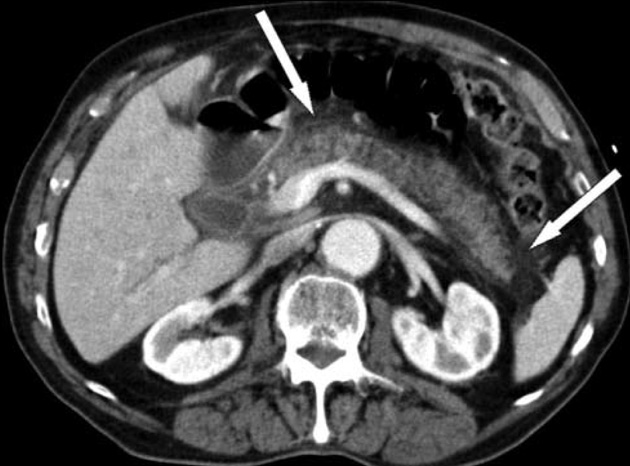
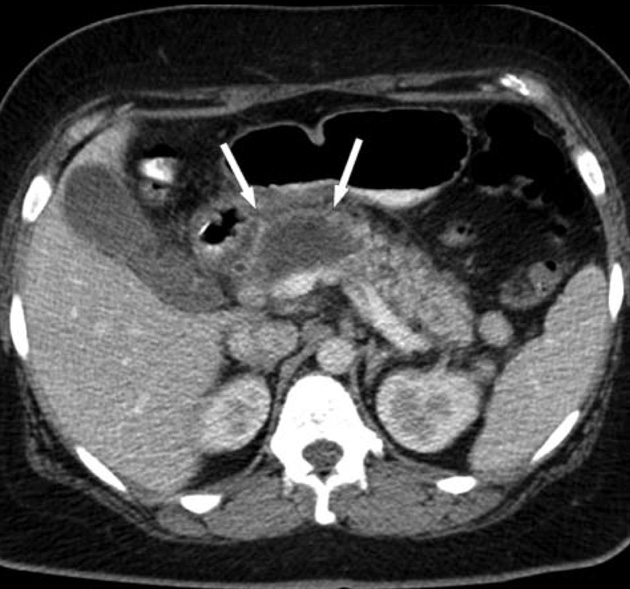
➢ 腹痛 : 胰臟炎的典型表現以突然而持續的上腹部劇烈疼痛為主。疼痛會因走路或躺平而加重,坐起向前彎時疼痛會稍為緩和,有時候會放射到背部。此外可能會伴隨偶吐、噁心、發燒畏寒等症狀。
➢ 噁心及嘔吐感。
➢ 發燒 : 大多為中度發燒,少數為高熱。倘若伴隨膽管炎時則會同時有發燒、黃疸、上腹痛等症狀。
➢ 黃膽 : 常見原因為膽石症或胰臟腫大引發總膽管阻塞或膽石症合併急性膽管炎。此外合併肝臟損害亦會引發黃膽。
➢ 重症急性胰臟炎病患可能出現皮下藍紫斑,出現於兩肋部稱為Grey-Tuner sign 。通常為血性體液從腎旁間隙後面滲透到腰方肌後緣,再通過肋腹部筋膜流到皮下。若皮下藍紫斑出現於臍部時稱為Gullen sign。通常為腹膜出血滲入鐮狀靱帶,隨後由其周圍結締組織進入皮下。故出現上述 sign時表示嚴重後腹膜腔出血。
➢ 最重要包括血清中的血清澱粉酶( amylase ) 和脂肪酶 ( lipase )上升。通常上升至正常值 3 倍以上較有診斷特異性,但血清 amylase 和 lipase 上升多寡與胰臟炎嚴重程度無關。血清澱粉酶濃度於發病後3到 4天恢復正常而脂肪酶因半衰期較長約大於一週以上。另外每日測量血清 amylase 濃度對於疾病進行之評估亦無用。但若澱粉酶( amylase ) 和 脂肪酶 ( lipase )持續上升,則需考慮偽囊腫形成 ( pseudocyst formation )。
➢ 測量澱粉酶, 肌酐清除率 ( ACCR ) 與 澱粉酶同工酶 (amylase isoenzymes ) 對於診斷急性胰臟炎幫助不大,臨床上已較少應用。
➢ 肝功能檢查及黃疸的檢查可能發現膽道阻塞為病因。
➢ C-反應蛋白( CRP ) 會上升。
➢ 血鈣 ( Ca ) : 急性胰臟炎時血鈣值明顯下降表示胰臟有廣泛脂肪壞死,當 Ca < 7.0 mg/dl時表示預後不好。
➢ 血象 ( CBC ) : 急性胰臟炎常併有白血球上升 ( leukocytosis ),血紅素 ( Hb )與血比容 ( Hct )下降之現象。
➢ 血脂肪的檢查有助於病因的探尋。當三酸甘油脂大於500mg/dl時其胰臟炎的機會會大增。
對於初始評估嚴重的胰臟炎患者有用,也是診斷的黃金準則。它應該保留給診斷不明的病人、嚴重病人或是病程過長的人急性胰臟炎的CT可依嚴重程度予以分級,亦可評估 morbidity 預後,分數值愈高其預後愈差。 對一些治療反應不佳的病患,也可做為追蹤檢測與abscess抽吸引流之用。
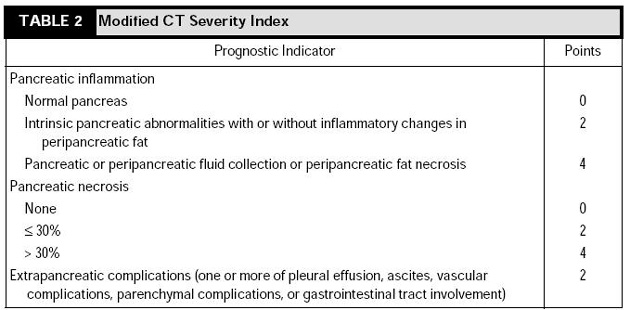
若有肝功能上升或是擴張的總膽管,72小時內緊急的逆行性膽管攝影和膽道括約肌切開術(biliary sphincterotomy)可以改善膽結石性胰臟炎的預後,理由是減少膽道引發敗血症而非改善胰臟發炎情形。
腹部單純X光攝影( KUB )診斷價值有限,有時會出現局部小腸阻塞之情形稱為Sentinel環。核磁共振攝影(MRI)除了與腹部CT有相似診斷作用外,透過核磁共振膽胰管攝影 ( MRCP ) 可以判斷有無膽道結石及膽胰管的阻塞。內視鏡超音波(EUS)對病因不明之急性胰臟炎診斷也會有所幫助。
| 急性胰臟炎嚴重度評估: Ranson criteria | ||
| 酒精性胰臟炎 | 非酒精性胰臟炎 | |
年齡 白血球數 血中葡萄糖 乳酸脫氫酶 天門冬氨酸轉氨酶 |
大於55歲 大於16000/微升 大於200毫克/分公升 大於350國際單位/升 大於250單位/升 |
大於70歲 大於18000/微升 大於220毫克/分公升 大於400國際單位/升 大於440單位/升 |
| 住院48小時 | ||
血比容下降 血鈣 鹼匱乏值 血中尿素氮增加 體液移動 動脈血氧 |
大於10% 小於8毫克/分公升 大於4毫莫耳/升 大於5毫克/分公升 大於6公升 小於60毫米汞柱 |
大於10% 小於8毫克/分公升 大於5毫莫耳/升 大於2毫克/分公升 大於6公升 小於60毫米汞柱 |
為 Knaus等創用。含有11項指標。 APACHE-II Score 大於及等於8分者表示為重度急性胰臟炎 ( severe acute pancretitis SAP )且預後不佳。較常使用於加護病房。
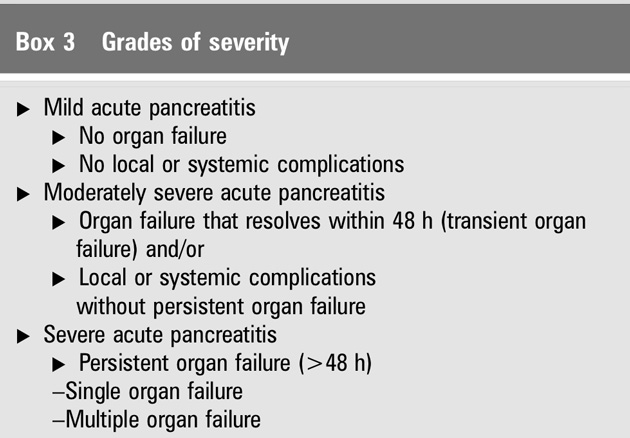
1992 年 亞特蘭大 ( Atlanta ) 國際研討會將急性胰臟炎分為輕度急性胰臟炎 ( mild acute pancretitis MAP )和重度急性胰臟炎 ( severe acute pancretitis SAP )二種。而在2012又在更進一步根據併發症的程度及時間再做更進一步的區分。
➢ 禁食及胃腸道減壓 : 可以減少胰臟分泌量。此外補充足夠輸液供應和營養支持是必需。可以利用病患之各種生命徵象 ( 包括心跳、呼吸、血壓、中央靜脈壓等 )、每小時尿量以及血比容值以判斷病患所需之液體量。當症狀改善( 腹痛消失) 便可逐步恢復進食。針對嚴重胃腸脹氣的病患可考慮置入鼻胃管。禁食超過 7-10 天應考慮全靜脈營養(total parenteral nutrition)或內視鏡置放術經鼻胃空腸道營養 (Post-endoscopic nasogastrojejunal tube feeding),近幾年後者處置較被認同。
➢ 有效的止痛劑 : 可以用meperidine( 每4到6小時需要時使用prn )去改善病患急性腹痛之情形。
➢ 抑制胰酶活性及分泌 : Gabexate mesilate ( FOY)為一種非肽類蛋白分解酶抑制劑,對胰蛋白酶等有抑制效果且對Oddi括約肌有鬆弛之作用。需注意皮疹及過敏性休克之現象。効力尚未定論且健保未給付。
➢ 沒有系統性感染症狀時不需要預防性投予抗生素。
➢ 膽石症引發急性胰臟炎合併急性膽管炎時則需儘早使廣效性抗生素且應於72小時內施行治療性ERCP。
➢ 矯正電解質及酸鹼平衡紊亂 : 低血鈣症 ( hypocalcemia )及抽搐時可用calcium gluconate 以矯正。當嚴重metabolic acidosis時併呼吸急促時可適度矯正酸鹼平衡以改善其呼吸狀態。
➢ 局限系統併發症: 偽囊腫(pseudocyst)與膿瘍(abscess) : 百分之四十的急性胰臟炎患者都有急性胰液的積聚(acute pancreatic fluid accumulation)之情形。急性胰臟炎患者中約百分之五會演變成偽囊腫更甚者併發膿瘍,目前動態加強顯影之電腦斷層檢查 (Dynamiccontrast-enhanced CT scan)仍是是最好的診斷及監測工具。但核磁共振攝影(MRI)可用於對動態加強顯影之電腦斷層 (Dynamic contrast-enhanced CT scan) 檢查為禁忌症的患者。此外內視鏡逆行性膽胰道攝影術(ERCP) 可用於診斷偽囊腫與胰管是否有相通,並且施以支架放置術治療。一般而言,偽囊腫需要處理的原則為造成併發症,如壓迫到總膽管或十二指腸造成阻塞,或是形成感染如膿瘍。通常大於六公分以上或持續四到六周時 ( 外壁變厚且成熟 )便可引流處理。最主要有效處理方法為 (1) 經內視鏡內引流(Endoscopic internal drainage) (2) 皮下導管引流法 (3)以經手術內、外引流(Surgical internal or external drainage)。胰膿瘍的處理則可以外科方式或以 CT 或超音波 guided引流之。
➢ 器官系統併發症 : 重度急性胰臟炎病患可能會出現ARDS ( 急性呼吸窘迫症 )併急性呼吸衰竭和使用呼吸器、意識混亂躁動、急性腎衰竭併寡尿等器官併發症。這一類的患者常需要轉至加護病房救治。
急性胰臟炎是一個相當常見的疾病,其中最常見的病因為膽石症與酒精。多數急性胰臟炎是一個緩和的病程,然而卻有近百分之二十的急性胰臟炎病人是以較為嚴重的壞死性胰臟炎來表現,而且其中約有近百分之五的死亡率。對膽石症引發者可在病程緩和後,在同一次住院中進行膽囊切除術或併膽道取石術 ( 以治療性ERCP進行) ,而對酒精引發者祇能由鼓勵和教育戒酒作起。如此才能有效防止復發。
義大醫院‧總機電話:07-615-0011‧07-952-0011 地址:82445高雄市燕巢區角宿里義大路1號
語音‧人工掛號專線:07-615-0900‧07-615-0911 週一至週五 07:30~16:30 週六 07:30~11:30
© Copyright 2014. "EDAGI" All rights reserved.